Incontinenza urinaria e parto
Tutte le disfunzioni del pavimento pelvico, di cui il prolasso genitale, l'incontinenza anale e urinaria rappresentano solo le condizioni cliniche più diffuse, presentano una eziopatogenesi multifattoriale, con alcuni riconosciuti fattori di rischio dei quali quello più strettamente correlato è rappresentato dall'evento gravidanza/parto.
Esistono numerosi contributi che dimostrano un significativo trauma da parto del pavimento pelvico, indipendentemente dalla specifico meccanismo fisio-patologico indagato (neurologico periferico, fasciale e/o muscolare) (Snook 1986, Smith 1989, Allen 1990, Sultan 1994, Handa 1996, Meyer 2000) ed esistono precisi presupposti fisio-patologici nel suo determinismo.
La gravidanza stessa, con i modificati vettori di pressione intra-addominale prodotti dall'utero gravidico e dal conseguente riassetto posturale della regione lombo-sacrale (accentuazione della cifosi dorsale e della lordosi lombare) determina da una parte uno spostamento del vettore pressorio intra-addominale che va esaurendosi soprattutto sul versante anteriore del pavimento pelvico (iato uro-genitale) e dall'altra una situazione profondamente sfavorevole alla capacità di contrazione e/o di rilasciamento muscolare pelvi-perineale (antiversione del bacino)
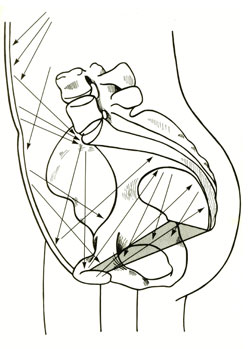
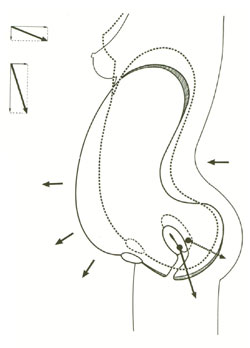
A questo si vanno aggiungendo, al momento del parto per via vaginale, una ampia serie di modificazioni anatomo-topografiche del pavimento pelvico indotte dalla compressione della parte presentata e dall'elevato aumento pressorio intra-addominale legato alle spinte espulsive, che rappresentano un importante momento traumatizzante per ognuna delle sue componenti con un assottigliamento e microlesioni dei setti, rottura e distacco della fascia endopelvica, disinserzione di fibre muscolari e lesioni neurologiche (n. pudendo).
In particolare si può osservare una associazione tra la lesione muscolare intra-partum diretta ( per stiramento,lacerazione, episiotomia, forcipe) e indiretta per danno delle terminazioni nervose del pudendo (miopatia neurogena).
La lesione neurogena del pudendo può essere tronculare (per compressione, stiramento o allungamento del nervo a livello della grande incisura ischiatica o del canale di Alcock ) o terminale (a livello delle branche terminali del pavimento pelvico, vescica, uretra).
L'evoluzione del danno perineale intra-partum si può tradurre poi a distanza in una sindrome dolorosa, in una lacerazione perineale,in una incontinenza sfinterica (uretrale e/o anale) o in un descensi degli organi pelvici (prolasso genitale).
Tutte le indagini epidemiologiche confermano la stretta correlazione esistente tra l'evento gravidanza / parto e l'I.U.: gli autori riportano una prevalenza del sintomo I.U. nelle nullipare non superiore al 4-6%; la variazione maggiore di frequenza del sintomo si osserva dopo il primo parto vaginale, mentre i parti successivi risultano meno influenti.

Prevalenza per parità delle pazienti incontinenti dell'ASL-3 Monza (Bernasconi 2003)
La letteratura specialistica riporta articoli che fin dal 1955 sottolineano come i parti distocici, i periodi espulsivi prolungati o i figli macrosomi siano responsabili di eventi lesivi a carico del pavimento pelvico maggiori dei parti fisiologici e gli studi più recenti offrono alcune ulteriori considerazioni interessanti:
-anche la gravidanza in sè porta ad un certo grado di lesione muscolo-connettivale irreversibile: confrontando donne nullipare in gravidanza con nullipare non gravide si evince che lo stato gravidico è associato ad una maggior prevalenza ed incidenza di alterazioni del pavimento pelvico accompagnate da LUTS e I.U.; O'Boyle nel 2002 in uno studio caso controllo su 42 donne, valutando il POPQ stage (stadio di prolasso genitale sec. ICS) riporta un significativo peggioramento del POPQ nel corso della gravidanza rispetto ai controlli (47.6% di secondo stadio vs 0%); nelle nullipare non gravide,rispetto a quelle gravide, si osserva una prevalenza di I.U. del 4% vs 35% (Wijma 2001); la sola gravidanza si associa ad una elevata prevalenza ed incidenza di IUS (31%-47%); spesso l'I.U. è pre-esistente allo stato gravidico, ma il sintomo peggiora durante la gravidanza, migliora nel puerperio, ma rimane peggiore rispetto a prima della gravidanza (Francis 1960, Stanton 1980, Hong 1988, Iosif 1989, Wiktrup 1992, Thorp 1999);
- il parto per via vaginale rappresenta un ulteriore fattore di rischio significativo per lo sviluppo di un difetto del pavimento pelvico, ma non esiste accordo unanime tra gli autori sui fattori di rischio aggiuntivi intra-partum: valutando il POPQ in 497 donne consecutive, Swift (1998) riporta una stretta correlazione tra indici elevati del POPQ, stato gravidico, numero di parti per via vaginale e macrosomia fetale; altri autori sostengono che i fattori di rischio determinanti siano rappresentati dall'applicazione di V.E e/o forcipe e dall'esecuzione dell'episiotomia (Wiktrup 2001-2002,Eason 2000); Farrell (2001)rileva un rischio relativo di I.U. nel post-partum di 2.8 per il parto vaginale rispetto al taglio cesareo: il rischio relativo aumenta di 1.5 volte se il parto vaginale è distocico per applicazione di forcipe, ma risulta immodificato da tutti gli altri possibili fattori di rischio ostetrici aggiuntivi indagati; da un meta-analisi di tutti gli studi randomizzati pubblicati negli anni 1966-1999 sulla prevenzione del trauma perineale da parto emerge che i fattori che riducono il rischio di trauma sono il parto spontaneo e con VE vs forcipe, la non esecuzione dell'episiotomia e, nelle nullipare, il massaggio perineale pre-natale; la posizione al parto non influenza il danno perineale (Eason 2000); altri autori negano il valore prognostico di tutte queste variabili: non è evidenziabile una associazione tra prevalenza della I.U. post-partum e e tipo di parto, lunghezza del secondo stadio, peso del neonato, circonferenza cranica, uso dell'episiotomia e/o dell'analgesia epidurale (King 1998, Wilson 1996, Reilly 2002)
- alcuni parametri uro-ginecologici sembrano rappresentare un fattore di rischio aggiuntivo di sviluppo di una I.U. post-partum (King 1998), ma i contributi sono numericamente limitati.
- le donne che presentano una persistenza dei sintomi (I.U. o sindrome della vescica iperattiva) dopo 3 mesi dal parto rappresentano la popolazione ad alto di rischio di persistenza e/o comparsa del sintomo ad un follow-up a lungo termine (Wiktrup 2001-2002)
E', quindi, evidente che esiste una stretta correlazione tra l'attività riproduttiva della donna e la sua probabilità di sviluppare una disfunzione del pavimento pelvico a medio/lungo termine, ma rimane ancora aperto il dibattito su quali strategie socio-assistenziali siano realmente efficaci nel prevenire tale danno.